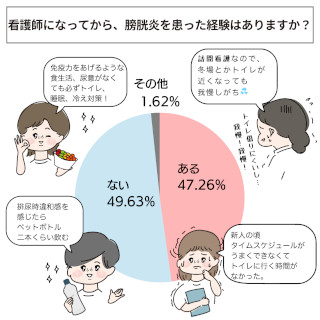
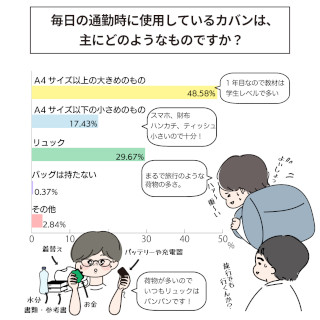
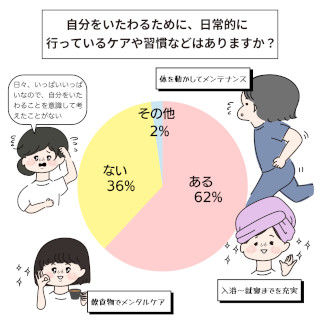
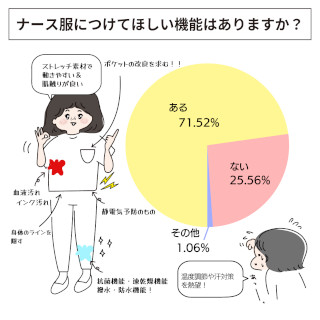
杏林大学医学部付属病院では、専門性の高い看護サービスを充実させるため、約40人の専門看護師・認定看護師が日夜活動しています。同院の看護部長・道又元裕さんは、専門分野に長けたナースの活躍はもちろんのこと、ジェネラルリストを底上げすることによって、超急性期に強いナースを作ることができると話します。
きっかけは大学時代のバイト
──クリティカルケア看護の第一人者としてのイメージが強い道又さん。看護の道を歩むことになったきっかけは何ですか?
経済学部の学生だった頃、知人の紹介で、東京女子医科大学の形成外科でアルバイトをしていたことがあります。最初の頃はオペ器材の洗浄や器械出しなどをメインに行っていたのですが、そのうち、重症熱傷患者の治療や動物実験による研究の助手を務めるようになり、さまざまなことを経験しました。
全身熱傷の患者の激しい生体反応とそのすごさに驚き、同時に熱傷の長期治療に耐える患者には何としても回復していってほしいと強固に思ったものです。今考えてみると、これがクリティカルケア看護の入口だったのかもしれません。
そうこうするうちに、お世話になった形成外科の教授が、日本に「熱傷治療士」を作りたい!という壮大な構想を抱き始めたんです。アメリカには熱傷治療を専門とする治療士(バーン・ケア・テクニシャン)が活躍していますが、日本でも活動できる仕組みを作り上げようというものです。
「これを手伝うには、道又クン、まずは看護学校へ行きなさいよ」と勧められたのが、看護師の道を歩むきっかけとなりました。
仕事を楽しむ集団へ
──それまで学ばれていた学部とは違う進路ですが、不安はなかったのでしょうか?
このまま卒業して普通のサラリーマンになるのもどうなんだろうと思っていたし、福祉系の大学を受け直そうか考えていたので、それもいいかと看護学校に入学。卒業して入職したのが東京女子医科大学病院の看護部、心臓外科のICUでした。
もちろん、最初は助手時代の話をしなかったのですが、妙に臨床のことがわかっているのですからすぐにばれましたね(笑)。その後、将来熱傷治療士の誕生を実現させるには広く集中治療を経験しようと、ジェネラルICU(総合集中治療室)へ異動し、2000年に日本看護協会看護研修学校の専任教員になるまで、臨床でクリティカルケア看護に携わってきたわけです。
──看護研修学校へ移られたのは、クリティカルケアに携わる看護師を増やしたいと考えてのことだったのですか。
看護研修学校の集中ケア分野の専任教員を依頼されたのは、総合集中治療室で主任を務めていた頃です。当時は看護師を採用しても大量に退職してしまうのが普通で、それならば誰も辞めない職場を作ろうと頑張っていました。
夏休みの旅行先にも看護記録をFAXさせて一字一句書き方を教えたり、カンファレンスでは改善してほしい点を包み隠さず指摘しつつも、「一緒に考えよう」とサポートする。その一方で、「俺が責任をもつから好きにやれ」と自立性と自由性を養うように努めました。
その甲斐あって、仕事がつらい、苦しいと愚痴をこぼすどころか、仕事が楽しくっていつまでも職場に居残るようになった。早く帰れよって思うんだけど(笑)。仕事を楽しむ集団へと変化することで、自然と誰も辞めなくなっていました。そんなときの打診だったので、受けるかどうか2年くらい悩みましたよ。
――それでも移られた理由は何だったのでしょう。
その中にあって、日本看護協会が認定する専門看護師や認定看護師の誕生によって、クリティカルケア看護の領域に特化した専門教育を受けた人たちを増やすことが可能になったのは大きかったですね。
熱傷治療士の夢は、国の方針もあり断念しましたが、全国的にICUが増え、重症化した患者の増加も顕著だったから、専門・認定看護師らが配置されることで、ICUの水準を上げることに寄与できる。「臨床」と「教育」、活躍の場は異なるけれど、自分のスタンスを変えることなく延長線上にある目標に近づけると思い、専任教員を受けることにしたのです。
自己研鑚できる人を育てることが教育
──教育の場に入られた道又さん。専門性の高い看護師を養成する上で心がけていたことはありますか。
学校という教育の場では一人一人の「学び」の支援をしていくわけですが、専門性があるかどうかにかかわらず、最終的には看護人生で、その人がピリオドを打つまで自己研鑚していく「自己教育」を継続できる人を育てることが教育だと考えています。
私自身も、「患者が満足するため」に看護師として、スキルや対応・気配りなどの引き出しを何通りもっているか、レベルアップのために日々自己研鑚することが大事だと考え、これまで励んできました。
また、痛い、苦しいという患者に対して手を差しのべる医療の専門家として最も重要なのは、人が好きであること、心配する優しい心をもっていること、そして、看護の目で見た患者本人や家族、チーム医療のスタッフに対して、洞察力・分析力を駆使してさまざまな配慮ができることです。そのうえに、臨床実践での必須基礎知識である自然科学の法則に則ったフィジカルアセスメントができればよいのです。看護師は自然科学者でもあるわけですから。
――具体的にはどんな配慮ですか?
例えば、糖尿病で心筋梗塞を合併したケースで考えてみると、糖尿病の高齢女性患者から、入院時のアナムネで「手のしびれ」や「指先の感覚が鈍い」などの訴えがあれば、「この方は心筋梗塞を発症した場合でも痛みを訴えないかもしれない」と想定できます。これは、糖尿病の罹患期間が長期にわたると神経細胞にソルビトールという物質が溜まり、末梢神経に障害が生じて、神経をマヒさせるからです。
したがって、このような場合には、心筋梗塞の早期発見のためにも心電図をつけることが勧められます。医師が「モニターは必要かな?」と迷っているなら、「この方には必要です」とその理由を理論立てて説明できるような看護師であってほしいんです。
そのためにも解剖学や生理学など自然科学の理解は、ケアの実践には不可欠。フィジカルアセスメントの講演で今も全国を回っているのも、その理解を深めてほしいからです。看護部長自ら基礎的な講義をする人も、なかなかいないでしょ(笑)。
(次のページでは、臨床に再び戻った道又さんの活躍についてです)